子宮頸がん
1.子宮頸がんの予備群〜特に若い世代の異形成〜
これから妊娠を考えている20~30歳台の患者さんで子宮頸部に異形成(前がん病変)があると指摘された場合、治療は慎重に行うべきと我々は考えています。当院ではいくつもの検査を組み合わせて、患者さんの希望と病状に合わせた最適な診療方針を提案しています。異形成に対する治療としては子宮頸部を切除する方法がありますが、病変の進行を恐れて頸部を大きく切除してしまうと妊娠・出産に影響を及ぼす可能性があるため、病状によってはしばらく経過を見る方法や蒸散術(子宮頸部を切除せず、電気メスで焼灼する方法)なども選択肢の一つです。
2.手術療法
若年者の早期浸潤がんであれば、手術をお勧めしています。手術では子宮のほかにリンパ節を摘出しますが、その方法は施設によって違います。従来の開腹手術のほかに創の小さな腹腔鏡手術や、ロボット技術を用いた方法も選択肢の一つです。後者は先進的な治療ですので、費用にも違いがあります。我々は患者さんの病状に応じ最適な方法を提案しています。術後の下肢のリンパ浮腫においては術式の改良やリハビリ科との共同による診療で症状の出現は昔と比べるとかなり少なくなっています。排尿障害については病状による術式の違いや患者さんの身体の仕組みの違いが大きく影響します。すなわち、個人差がかなりあるのですが、手術においては根治性を保ちつつ排尿に関わる神経をなるべく温存するように努めています。術後の病理検査で転移が判明した場合や再発リスクが高いと判断された場合には追加の治療が必要です。
不幸にも子宮頸がんと診断されても、子供が欲しいという希望がある場合には子宮を残し、病変部分だけを取り除く子宮温存治療が可能な場合があります。ただし子宮を温存したことによって、がんの根治性が損なわれては意味がないため、この手術は適用がとても重要になります。当科では豊富な手術経験に基づいた適切な助言ができると思いますので、まずは受診してみてください。
3.放射線治療
子宮頸がんの治療においては手術以外に放射線治療も有効です。骨盤全体に放射線を照射する方法の他に、腫瘍に近いところから照射を行う腟腔内照射も当院では行っています。当科では放射線治療の専門医と緊密な連絡をとり、個別に治療方針を確認しながら診療にあたっています。放射線は機器も重要ですが、診療にあたるチームとしての技量も重要です。抗がん剤を併用しながら行う治療もあります。病状により、治療計画は異なりますので、患者さんとは相談しながら決めていきます。
子宮体がん
子宮体がんは子宮の内膜から発生するがんで、子宮内膜がんとも言われます。子宮体がんと診断される人は50歳から60歳代の閉経前後で最も多く、近年は食生活の欧米化などに伴い増加しています。
子宮体がんの治療は手術を行うことが基本であり、当院では、子宮の摘出および両側卵巣卵管(付属器と言います)の摘出、骨盤内のリンパ節の摘出を標準的な手術としておりますが、進行期や組織の悪性度によって術式が異なります。術前の画像検査でがんが子宮の内膜に留まり、かつ組織の悪性度が低い早期子宮体がんと診断された場合には、基本的には腹腔鏡またはロボット支援下腹腔鏡による手術を第一にお勧めします。腹腔鏡による手術は、保険適用されており、一般的な手技となっています。開腹手術に比べ、術後の身体の回復が早いのが特徴です。また、術前の画像検査でがんが進展していた場合、がんの悪性度が高いと診断された場合や手術中に子宮外へのがんの広がりが明らかになった場合には、開腹手術を第一にお勧めし、標準術式に加えて骨盤部から腎動静脈までの間の傍大動脈リンパ節および胃から大腸(横行結腸)の前に垂れ下がって存在する腹腔内リンパ組織(大網)の切除を行います(傍大動脈リンパ節郭清・大網切除術)。術後の病理検査で転移を認める場合、腫瘍が大きい場合など再発リスクが高いと判断された場合では、化学療法(抗がん剤)を行います。
卵巣がん
卵巣がんは初期では自覚症状が乏しいため早期発見が難しく、発見時には腹腔内や他臓器に転移している可能性があります。診断と治療のために手術を行うことが基本であり、多くの場合、その後の化学療法(抗がん剤)が必要です。手術療法としては、卵巣・卵管(付属器と言います)の摘出、子宮の摘出、大網およびその他の可及的摘出を行います。手術においては腫瘍をできるだけ取り除くことが重要で、必要な場合には腸などの他臓器切除も必要な場合があるため、手術が長時間に及ぶことがあります。また、手術の際に骨盤および傍大動脈リンパ節を同時に摘出するかどうかは病状によって決まります。手術時の病気の広がりによってはリンパ節の摘出は行わず術後の化学療法を早期に優先させることがあります。
病気の進展によっては腫瘍の切除率を上げるために手術前に先に化学療法を行う場合や、まず腹腔鏡の手術でがんの診断を行った後に手術を行う場合など手術を2回に分けて行うこともあります。
化学療法はいくつかの抗がん剤を組みあわせた多剤による治療が一般的です。近年、分子標的薬などの新しい薬の有効性が示されています。病状によって最適な薬の選択のために遺伝子検査を行う場合があります。
臨床試験・治験
大学病院では今の医療技術を発展させるという社会的使命があります。科学・技術の発展により今後も様々な新しい方法があみだされてきます。その新しい方法が、本当に患者さんにとって良いことなのかどうかについて調べることが重要です。臨床試験・治験というのは、新しい技術や薬などが本当に今の診療と比べて有益なものかどうかを調べるものです。現在の診療は過去の経験やデータに基づいて行われていますが、これは過去において臨床試験・治験を経て科学的に有用であると証明されていることが多いのです。新しい医療を構築するために、これらの試験・治験を行い、有効と認められたものだけが、次の医療へと引き継がれていきます。産婦人科では様々な試験を率先して行っています。これらの試験に参加することによる患者さんのメリットもあります。該当する患者さんにおいて、その詳細は担当医師から説明があります。是非ともご協力のほどよろしくお願い申し上げます。
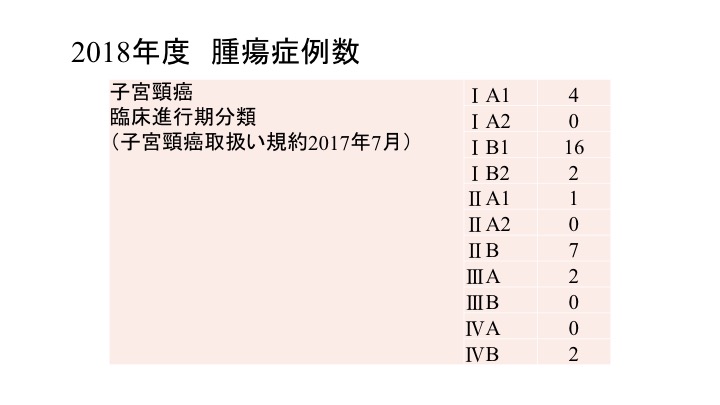
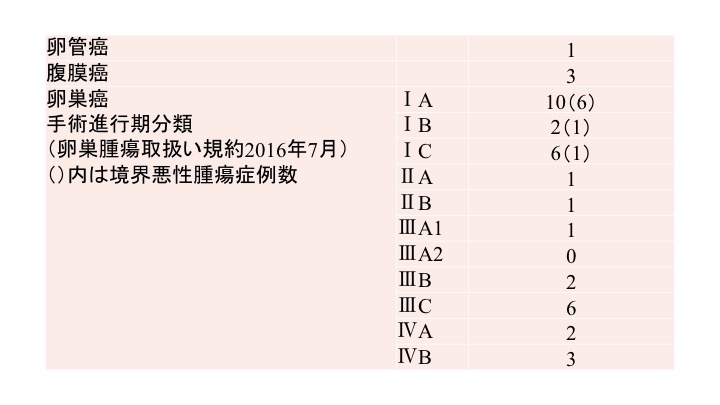
2018年度 腫瘍症例数